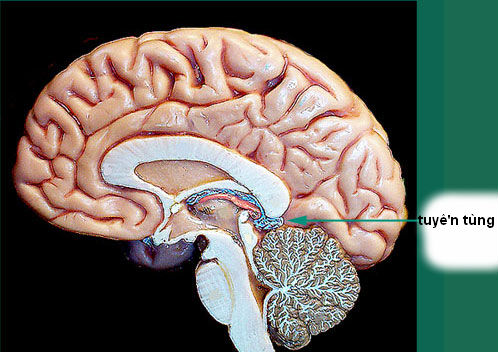
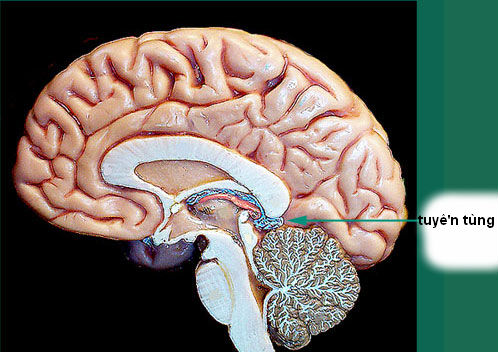
Tuyến tùng - U vùng tuyến tùng (Pineal region tumours)
U vùng tuyến tùng là khối u nằm trong vùng này bao gồm u của tuyến tùng và u những thành phần, cấu trúc của vùng này.
Khối u vùng này sẽ gây chèn ép não thất III, chèn ép cống não gây ra não úng thủy, chèn ép cuống não trên, chèn ép tiểu não, chèn ép hố sau… gây ra các rối loạn khác nhau.
Horsley (1910) là người đầu tiên đã lấy bỏ u tuyến tùng bằng con đường đi dưới lều tiểu não.
Dandy (1931 và 1936) đã trình bày con đường đi vào tuyến tùng qua phần sau của thể trai và ông đã nhận thấy rằng tỉ lệ tử vong sau phẫu thuật là 70% còn Poppen và Mario (1968)thì đã nhận thấy tỉ lệ tử vong là 44%.
Stein và Jamieson (1971) đã trình bày con đường đi dưới lều ở phía trên tiểu não để vào tuyến tùng và ông đã nhận thấy không có trường hợp nào tử vong cả. Sau đó một số các báo cáo khác cũng đã cho thấy tỉ lệ tử vong là 5%. Vậy nên đây là con đường rất thuận lợi cho chẩn đoán, gây mê và kỹ thuật mổ vi phẫu.
Phân loại:
u tuyến tùng được chia thành 4 loại khác nhau.
+ U tế bào nhu mô tuyến tùng, gồm:
· Pineoblastomas (u nguyên bào tuyến tùng).
· Pineocytomas (u tuyến tùng).
+ U của tế bào mầm (tumours of germ cell origin):
· Germinomas (u tế bào mầm).
· Teratomas (u quái).
· U tế bào đệm tuyến tùng.
· Các nang không phải u (non neoplastic cysts) mà có thể là những nang biểu bì.
Lâm sàng:
· Hội chứng tăng ALNS:
Do u gây tắc NT3 hay cống Sylvius làm tràn dịch não với các triệu chứng như đau đầu, nôn, ngủ lịm (lethargy) và thay đổi trạng thái tâm thần là những biểu hiện thường gặp.
· Triệu chứng về mắt:
Do đè ép vào củ não sinh tư làm xuất hiện chứng Parinaud với các triệu chứng (theo Kenne, 1998):
· Liệt động tác nhìn lên hay nhìn xuống, có khoảng 48% người bệnh mắc phải triệu chứng này.
· Phản xạ đồng tử với ánh sáng ở 2 mắt không đều hay không giãn to khi nhìn gần, có khoảng 26% người bệnh có triệu chứng này.
· Rung giật nhãn cầu; có thể co hẹp mi mắt hay 2 mắt lệch nghiêng không cân xứng.
· Hội chứng tiểu não:
Thất điều (ataxia) hay loạn tầm (dysmetria) thường thấy trong u tế bào đệm xâm lấn cuống tiểu não.
· Hội chứng nội tiết:
Thường hay gặp u tế bào mầm, có thể có dấu hiệu của dậy thì sớm, hay đái đường; thiểu năng sinh dục (hypogonadism) hay suy toàn bộ tuyến yên (bệnh Simond); ăn nhiều, uống nhiều do u lan tới vùng dưới đồi.
Chẩn đoán cận lâm sàng:
Chụp CLVT để cho chẩn đoán chính xác cao hơn. U tế bào mầm trên CLVT tăng tỉ trọng, trong khi đó thì u tế bào tuyến tùng (pinealcytoma) đồng tỉ trọng với mô não.
Điều trị:
Có 2 phương pháp điều trị căn bệnh này gồm có: phẫu thuật và xạ trị hay phối hợp cả 2 phương pháp.
· Phẫu thuật: phẫu thuật định vị (steotaxic surgery) hay mổ vào tuyến tùng để sinh thiết và lấy bỏ
Mổ dẫn lưu não thất ổ bụng (đặt shunt) đối với trường hợp u gây tràn dịch não mà không có khả năng để phẫu thuật lấy bỏ khối u. Sau phẫu thuật thì có thể kết hợp với xạ trị
· Xạ trị: trong trường hợp tràn dịch não gây tăng ALNS, can xi hoá tuyến tùng dày trên 10mm và bệnh nhân dưới 20 tuổi không có khả năng phẫu thuật lấy bỏ u, thì nên được chữa trị bằng tia xạ.